Bilan Partagé de Médication
La Haute Autorité de Santé (HAS) définit le Bilan Partagé de Médication (BPM) comme « une analyse critique structurée des médicaments du patient dans l’objectif d’établir un consensus avec le patient concernant son traitement ».
Retrouvez toutes les informations concernant le BPM :
Le BPM s’appuie sur un entretien structuré entre le pharmacien d’officine et le patient. Ses objectifs sont :
- réduire le risque iatrogène
- optimiser l’impact clinique des médicaments
- améliorer l’adhésion au traitement
- diminuer le gaspillage de médicaments
Cette démarche impose de mettre en perspective le traitement du patient (issu du bilan de médication) en regard de ses comorbidités, d’éventuels syndromes gériatriques, de ses souhaits, et d’outils d’évaluation pharmacologique comme ceux de détection de médicaments potentiellement inappropriés.

A qui s’adresse le BPM ?
Dans le cadre de l’avenant 12 à la convention nationale du 4 mai 2012 organisant les rapports entre les pharmaciens titulaires d’officine et l’assurance maladie, les patients éligibles au BPM ont été définis comme :
- les patients de 65 ans et plus avec au moins une ALD (affection de longue durée) et ayant au moins 5 molécules prescrites depuis 6 mois ou plus
- les patients de 75 ans et plus ayant au moins 5 molécules prescrites depuis 6 mois ou plus
L’avenant 19 à cette convention a élargi le profil des patients pouvant bénéficier d’un BPM à tous les patients de plus de 65 ans polymédiqués ayant au moins 5 molécules ou principes actifs prescrits, pour une durée consécutive de traitement supérieure ou égale à 6 mois.
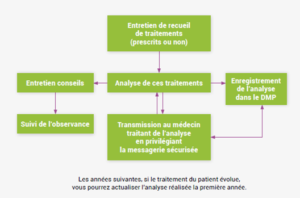
1/ L’entretien de recueil d’informations avec le patient permet de :
-
- Expliquer au patient les objectifs du BPM, son intérêt dans le cadre de l’amélioration de sa prise en charge en lien avec son médecin traitant et son déroulement
- Recueillir les informations générales sur le patient, ses antécédents médicaux, ses habitudes de vie
- Procéder au recensement de l’ensemble des traitements, prescrits ou non, pris par le patient et faire l’état des lieux des connaissances du patient sur ses médicaments
2/ L’analyse des traitements du patient avec transmission des conclusions au médecin traitant
3/ L’entretien conseil avec le patient
-
- C’est un temps d’échange privilégié avec le patient permettant au pharmacien de revenir sur les interventions pharmaceutiques réalisées en concertation avec le médecin traitant, de remettre au patient un plan de posologie et les conseils associés et répondre à ses questions ou inquiétudes.
4/ Les entretiens de suivi d’observance
-
- Ces entretiens permettent de faire le bilan des stratégies mises en place avec le patient et de réévaluer son adhésion au traitement et son niveau d’observance.
Facturation
L’avenant 21 de la convention nationale du 4 mai 2012 simplifie les modalités de facturation de tous les accompagnements pharmaceutiques (entretiens AVK, AOD, Asthme et BPM).
Quelles évolutions à partir de 2020 ?
- Facturation à l’acte (avec des codes « actes ») et non plus sous forme de ROSP
- Fin du dispositif d’enregistrement sur Ameli Pro
- Facturation sur années glissantes et non plus années civiles
- Possibilité de réaliser un accompagnement également pour les patients en EHPAD
- Possibilité de réaliser l’accompagnement en télésoin (à l’exception du 1er entretien qui doit être réalisé en présentiel)
- Facturation possible pour des patients décédés (sous conditions)
Il existe maintenant des codes actes à renseigner pour la facturation :
- Un code « adhésion » : au démarrage de l’accompagnement
- Un code « accompagnement 1ère année » : 12 mois après l’adhésion du patient et lorsque les étapes de l’accompagnement ont été réalisées
- Un code « accompagnement années suivantes » : 12 mois après le code « accompagnement 1ère année » et lorsque les étapes du suivi ont été réalisées
- Pour le même accompagnement, un seul code acte peut être facturé tous les 12 mois
Textes réglementaires
- Arrêté du 9 mars 2018 portant approbation de l’avenant 12 à la convention nationale du 4 mai 2012, organisant les rapports entre les pharmaciens titulaires d’officine et l’assurance maladie
- Arrêté du 28 novembre 2016 relatif aux bonnes pratiques de dispensation des médicaments dans les pharmacies d’officine
- Arrêté du 4 mai 2012 portant approbation de la convention nationale organisant les rapports entre les pharmaciens titulaires d’officine et l’assurance maladie
- Décret du 5 avril 2011 relatif aux missions des pharmaciens d’officine correspondants
Retrouvez nos autres pages sur les activités spécifiques de pharmacie clinique :